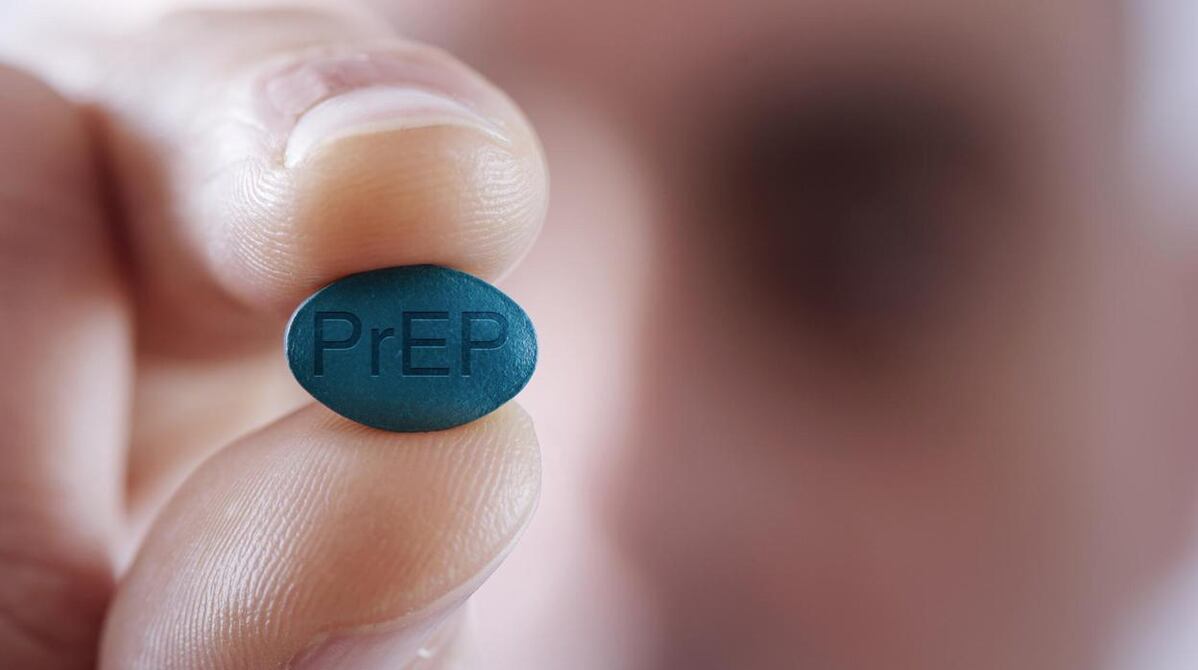
Hay dos caminos para prevenir el contagio con el Virus de Inmunodeficiencia Humana (VIH) si se tiene relaciones sexuales sin preservativo con una o más personas con esta enfermedad considerada crónica.
Publicidad
En las ‘chemsex’ (fiestas de sexo con drogas) aumenta el riesgo de contraer VIH/sida, pero hay píldoras que pueden frenar la transmisión
Conozca los dos caminos para prevenir el contagio del Virus de Imunodeficiencia Humana cuando hay una relación con una persona enferma.

Publicidad
Publicidad
Publicidad
Contenidos relacionados
- publirreportaje

Lo último en Informes
Publicidad
¿Tienes alguna sugerencia de tema, comentario o encontraste un error en esta nota?
Lo último
‘Lilo y Stitch’: Comenzó la preventa del filme que se estrena en cines el 22 de mayo
En Ecuador se estrenará en versión doblada y subtitulada.
Publicidad



















